Этот анализ назначают, чтобы проверить, как работает жировой обмен и нет ли сердечно-сосудистых рисков. Иногда по итогу рекомендуют изменить образ жизни или начать пожизненное лечение. Чтобы понять, почему из-за повышенного холестерина, который никак человека не беспокоит и «не виден на тарелке», вдруг придётся пересмотреть свои привычки, нужно разобраться, что же этот профиль обозначает.
Что это такое
Липидный профиль — это биохимический анализ крови, который определяет содержание холестерина и его фракций в крови. Его назначают при комплексном обследовании, когда хотят выявить риски развития инфаркта или нестабильной стенокардии, так называемого «предынфарктного состояния», к которым приводит атеросклероз.
Зная липидный профиль, врач поставит цели при лечении пациента, назначит необходимое лечение и сможет проконтролировать результат. От того, какая фракция холестерина повышена и общего состояния пациента, будет зависеть объем лечения. Проблема с повышенным холестерином в том, что узнать о нем можно только сдав анализ, симптомов нет, у пациента «ничего не болит».
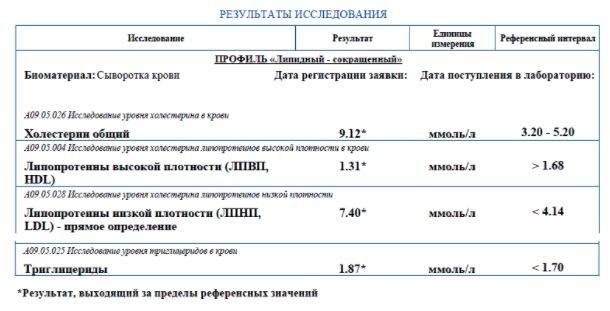
Анализ пациента X. с гипертонией, который впервые сдал липидограмму. Ему назначили соблюдение диеты и розувастатин 10 мг/сут
Зачем назначают
По медицинской шкале SCORE, холестерин — это один из пяти показателей (а также пол, возраст, курение, глюкоза крови), который прогнозирует риск неблагоприятного сердечно-сосудистого события в ближайшие десять лет. Проще говоря, если холестерин повышен, то больше риск, что у человека случится инфаркт или инсульт. Пол и возраст изменить нельзя, а вот повлиять на холестерин, курение и глюкозу крови можно. Для этого врач назначает изменение образа жизни или медикаментозное лечение, а пациент соблюдает рекомендации.
«Липидный профиль необходимо оценивать, — рассказывает кандидат медицинских наук, кардиолог GMS Clinic Наталья Поленова, — если у пациента есть сердечно-сосудистое заболевание, артериальная гипертония, при подозрении на коронарную болезнь сердца, а также если есть факторы риска: ожирение, сахарный диабет, ранние сердечно-сосудистые заболевания у родителей. Кроме того, даже абсолютно здоровый и спортивный человек должен знать уровень холестерина начиная с 20 лет и контролировать его один раз в 3–5 лет».
Шкалы оценки сердечно-сосудистого риска со временем модифицируются в соответствии с новыми данными. Например, разработаны новые шкалы для тех, кто на момент обследования не страдает сердечно-сосудистым заболеванием и диабетом: SCORE 2, которая прогнозирует не только риск смерти, но и нефатальные сердечно-сосудистые события с 40 до 69 лет; шкала SCORE2-OP, предназначенная для пациентов 70–89 лет. В них учитывается не общий холестерин, а его определенная фракция.
Что в него входит
«Принято делить холестерин на „плохой“ и „хороший“, — продолжает Наталья Поленова. — Вы можете сами проверить показатели по тому или другому параметру. „Плохой“ холестерин, холестерин липопротеинов низкой плотности (ХС ЛНП) отвечает за отложение жира в сосудах, что в итоге приводит к инфарктам и инсультам — это главные виновники смерти во всем мире, даже в эпоху пандемии COVID. А вот „хороший“ холестерин, холестерин липопротеинов высокой плотности (ХС ЛВП) обеспечивает транспорт жировых частиц из сосудов в печень, где они благополучно перерабатываются. Чем больше в липидном профиле холестерина ЛВП, тем лучше для сосудов».
В стандартный липидный профиль входят:
- общий холестерин, норма < 5,2 ммоль/л
- холестерин ЛВП, норма у мужчин > 1,0 и у женщин > 1,2 ммоль/л
- холестерин ЛНП, его рассчитывают по формуле или определяют прямым методом, как и другие липиды. Норма вариабельна в зависимости от состояния пациента, например, при низком сердечно-сосудистом риске норма < 2,9 ммоль/л
- триглицериды, норма < 1,7 ммоль/л
«Восприятие уровня холестерина будет меняться в зависимости от пациента, — рассказывает семейный врач, терапевт GMS Clinic Юрий Мещеряков. — Для лиц без сосудистой патологии (при первичной профилактике) допустимые значения холестерина могут соответствовать шкалам риска: SCORE2, SCORE2-OP, ASCVD и другим. Если пациент уже перенес инсульт или инфаркт, вмешательства в связи с критической ишемией конечности (при вторичной профилактике), то нормы будут крайне низкими».
В расширенный липидный профиль входит белок липопротеин (а , который указывает на наследственную форму нарушений обмена холестерина. А также аполипопротеин В и аполипопротеин А1 — белки, которые в составе ЛНП и ЛВП участвуют в транспорте холестерина. Их назначают, чтобы точнее оценить эффект лечения и риски, например, если есть клиника сердечно-сосудистого заболевания, а холестерин в норме. Есть и другие дополнительные показатели липидного обмена.
«Состав липидной панели может включать липопротеины разной степени плотности с триглицеридами (в том числе возможно выполнение электрофореза липидных фракций). Все зависит от показаний и необходимости в конкретном клиническом случае, — отмечает Юрий Мещеряков. — Очевидно, что у врача первичного звена и врача-кардиолога или липидолога глубина погружения в проблемы пациентов будет разной».
Зачем нужен каждый показатель
По сути, холестерин один, общий, но находится в разных формах, фракциях. Холестерин нам необходим: он участвует в образовании половых гормонов, витамина Д, клеточной стенки. Примерно 20% холестерина поступает из еды животного происхождения, остальные 80% организм вырабатывает сам. Возможны ситуации, когда холестерин повышен на фоне гормональных нарушений.
«Иногда на приеме появляются пациенты с показателем тиреотропного гормона за 30, у которых на фоне гипотиреоза растут уровни липидов, — делится Юрий Мещеряков. — Что делать? Проходить регулярные осмотры (разумные, а не чек-апы на недостатки всех витаминов и минералов) и в случае выявления патологии консультироваться с хорошими врачами».
Так как холестерин не растворяется в водных жидкостях, в организме к месту действия он переносится с помощью специальных белков. Одни из них «везут» холестерин к органам, а другие возвращают излишки холестерина в печень, где он перерабатывается и удаляется. Такие специальные белки-переносчики и называются липопротеины.
Те белки, которые «везут» холестерин к органам, называются ЛНП и ЛОНП (липопротеины низкой и очень низкой плотности, «плохой холестерин»), а те, что везут от органов к печени, называются ЛВП (липопротеины высокой плотности, «хороший»).
«Для диагностики достаточно стандартного липидного профиля, — рекомендует Наталья Поленова. — Это общий холестерин, холестерин ЛНП, холестерин ЛВП и триглицериды. Также при подозрении на наследственную предрасположенность к сердечно-сосудистым заболеваниям будет полезен липопротеин (а . А вот индекс атерогенности кардиологи уже более 10 лет не используют для определения риска сердечно-сосудистых осложнений».
Мало знать сам по себе уровень общего холестерина, важно соотношение тех и других липопротеинов. Если повышено количество липопротеинов, которые несут холестерин к органам, то риск сердечно-сосудистых заболеваний увеличивается. Общий холестерин может быть повышен, и, кажется, что это плохо, но если он повышен до определенного уровня за счет белков, которые несут холестерин от органов для переработки в печень и выведения, то это хорошо.
«В зависимости от возраста и пола общий холестерин может быть и выше, чем 5,2 ммоль/л, — продолжает Наталья Поленова. — Если пациент молодой без факторов риска эта цифра не вызывает беспокойства и не требует коррекции. А для пожилого пациента после инфаркта миокарда уровень холестерина ЛНП должен быть ниже 1,4 ммоль/л. Такого идеального значения можно достичь только при помощи лекарственных препаратов, в первую очередь статинов».
Еще в липидный профиль входит определение триглицеридов, высокий уровень которых также увеличивает риски неблагоприятного сердечно-сосудистого события, а липопротеин (а нужно сдать хотя бы однажды, так как он помогает в диагностике наследственных нарушений обмена холестерина.
Если значения выше или ниже нормы
- Если общий холестерин ≥ 5,2 ммоль/л. Врач определяет уровень риска по шкале SCORE и назначает липидный профиль, если он еще не был назначен.
- В зависимости от риска отличаются оптимальные значения липопротеина ЛНП, который везет холестерин к органам. Чем выше риск, тем строже требования к его количеству. От значения < 3 ммоль/л при низком риске у тех, у кого нет сердечно-сосудистого заболевания, до < 1,4 ммоль/л при очень высоком сердечно-сосудистом риске у пациентов, перенесших инфаркт или инсульт.
Если ЛНП выше требуемого уровня, то сначала назначают изменение образа жизни, в первую очередь диеты. А затем последовательно медикаментозное лечение: ± статины ± эзетимиб, который затрудняет всасывание холестерина в кишечнике, или PCSK9, моноклональные антитела, которые контролируют количество ЛНП в крови.
«Люди, исключающие из рациона продукты животного происхождения, в большинстве случаев будут иметь более низкие (иногда значительно) уровни холестерина и триглицеридов, — констатирует Юрий Мещеряков. — Если на прием приходит вегетарианец или пескетарианец с высоким холестерином, то стоит поискать у него факторы риска, в том числе генетические. Чем выше будет холестерин, тем интенсивнее стоит задумываться об этом поиске».
- Если ЛВП ≤ 1 у мужчин и ≤ 1,2 ммоль/л у женщин. Назначают изменение образа жизни ± статины ± фенофибрат, который регулирует метаболизм липидов на уровне генов, в данном случае стимулирует производство белка, который уносит излишки холестерина.
- Если триглицериды ≥ 1,7 ммоль/л. Назначают изменение образа жизни ± статины ± фенофибрат, который в данном случае угнетает производство липида, ± омега-3 ПНЖК.
«Вполне возможно, что в погоне за увеличением продолжительности жизни, мы будем чуть более радикальны в отношении к холестерину у молодых, — считает Юрий Мещеряков. — В дополнение к арсеналу из статинов, ингибиторов PCSK9, подходящего к выходу на рынок инклизирана мы можем довольно скоро увидеть гиполипидемические вакцины, что с течением времени избавит нас от игр с цифрами холестерина. В любом случае: уровень холестерина ниже — лучше!».
- При определении липопротеина (а целевых значений нет, но уровень выше 50 указывает на высокий риск, выше 30 на очень высокий сердечно-сосудистый риск.
«Нормы холестерина могут обновляться в связи с постоянно проводимыми клиническими исследованиями, — отмечает Наталья Поленова. — Появляются новые данные, поэтому мировые кардиологи меняют рекомендации, чтобы предотвратить как можно больше инфарктов и инсультов и продлить жизни людей. По сути, на сегодняшний день норм холестерина четыре в зависимости от риска сердечно-сосудистого заболевания. Чем выше этот риск, тем ниже должен быть холестерин. Определить ваш индивидуальный риск поможет кардиолог».
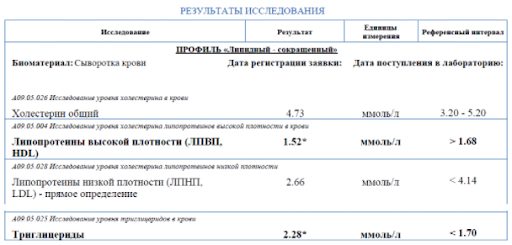
Спустя два месяца пациент повторно сдал липидограмму, чтобы узнать, есть ли эффект от лечения. Общий холестерин снизился до нормы.
Важно запомнить
- Холестерин нужен организму. Вредно, если его уровень повышен, так как с течением времени при наличии других факторов риска развивается атеросклероз, что грозит инфарктом или инсультом. Клинически повышенный холестерин не проявляется. О нем можно узнать только сдав анализ
- В организме производится 80% холестерина, иногда его уровень может быть повышен вследствие гормональных нарушений, заболеваний печени и других заболеваний. Много нюансов, в которых может разобраться только врач
- Если риски сердечно-сосудистых заболеваний невелики, врач порекомендует изменить образ жизни: питание, уровень физических нагрузок, прекратить курение, исключить или снизить употребление алкоголя. При высоких рисках, кроме этого, врач назначит статины. А дальше тактика зависит от того, как человек переносит статины и как изменяется уровень фракций ЛНП, ЛВП и триглицеридов.
Подпишитесь на рассылку новых статей и полезных материалов












